¿Cómo se produce la cetoacidosis diabética?
¿Cómo se produce la cetoacidosis diabética? 
La cetoacidosis diabética es el tipo más frecuente de diabetes mellitus con mal control glucémico y urgencias hiperglucémicas, con manifestaciones comunes: empeoramiento de los síntomas de "tres más y uno menos", glucemia persistente superior a 16,7 mmol/L, cetonas en sangre superiores a lo normal y positividad o fuerte positividad de las cetonas en orina.
¿Por qué la gente está más familiarizada con esta complicación aguda? Porque, además del reconocimiento médico del año natural, muchos adictos al azúcar descubren que tienen diabetes a través de la cetoacidosis.
Los tres principales nutrientes que suministran energía al cuerpo humano son: los hidratos de carbono (es decir, la glucosa en el organismo), las proteínas y las grasas. En circunstancias normales, el cuerpo tiene suficiente insulina, el cuerpo da prioridad a la utilización de la glucosa para el suministro de energía, a fin de satisfacer las necesidades de energía de diversos órganos del cuerpo, y la glucosa se utiliza después de la descomposición directa de dióxido de carbono y agua ya través de la respiración, la orina, el sudor, etc. fuera del cuerpo.
Sin embargo, cuando la insulina es muy insuficiente en los pacientes diabéticos, la glucosa no puede utilizarse como energía, lo que conduce a la hiperglucemia; al mismo tiempo, como el organismo carece de energía, necesita descomponer la grasa para producir energía. Sin embargo, la grasa no puede oxidarse ni descomponerse por completo, por lo que se producen cuerpos cetónicos. Si una gran cantidad de cuerpos cetónicos no puede eliminarse del organismo a tiempo, la acumulación de cuerpos cetónicos en el organismo provocará cetosis, y los cuerpos cetónicos son un tipo de ácido, que acidifica la sangre, por lo que se produce cetoacidosis.
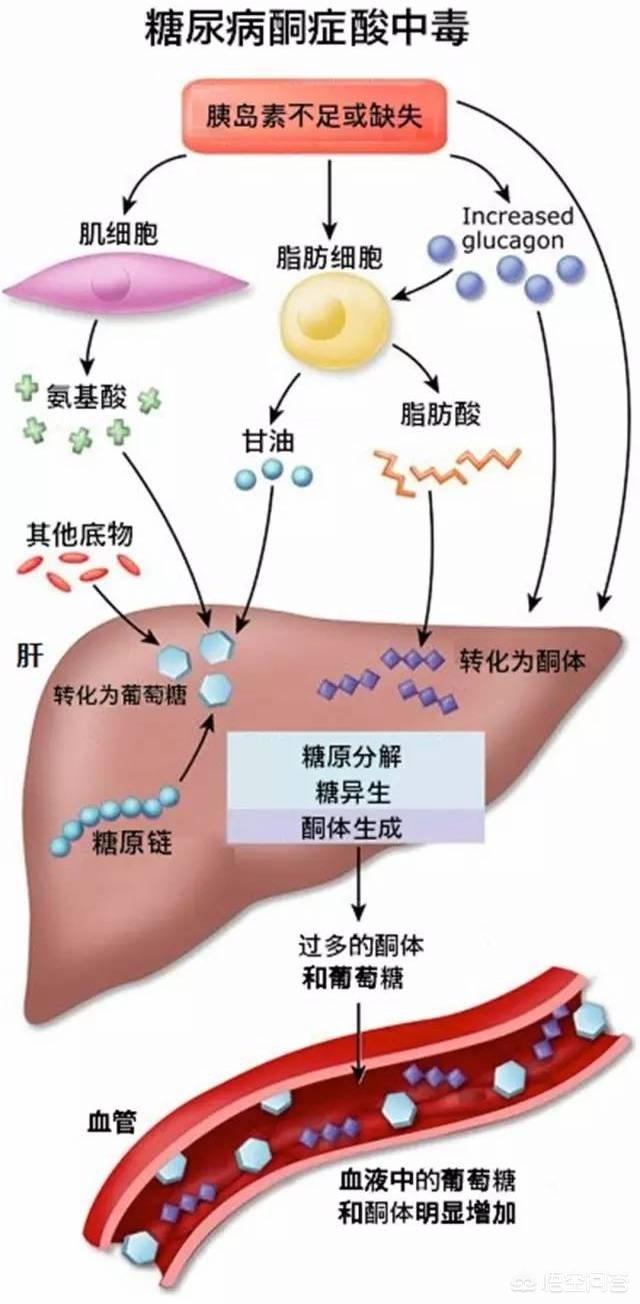
Por lo tanto, para prevenir la cetoacidosis diabética en los diabéticos, es importante evitar sus desencadenantes, entre los que se incluyen con mayor frecuencia:
1, infección aguda: invierno y primavera es bueno, partes comunes del tracto respiratorio, tracto urinario y la piel.
2. Trastornos alimentarios y enfermedades gastrointestinales: por ejemplo, comer en exceso, el alcoholismo o los vómitos y diarreas pueden agravar los trastornos metabólicos de la diabetes.
3. Tratamiento inadecuado: incluyendo interrupción de la medicación, dosis insuficiente, etc.
4. Otras tensiones: incluyendo traumatismos, cirugía, embarazo, parto, estimulación mental e infarto de miocardio o accidente cerebrovascular.
cetoacidosis diabéticaEs una de las complicaciones agudas más frecuentes de la diabetes mellitus, que suele aparecer cuando la glucemia se mantiene elevada, siendo las infecciones de las vías respiratorias superiores un factor predisponente habitual, así como la insuficiencia de insulina, que provoca una acción insuficiente de la insulina y la descomposición de las grasas para producir cuerpos cetónicos. Los cuerpos cetónicos son ácidos, lo que provoca acidosis y un aumento de la diuresis.
La fiebre puede provocar una pérdida importante de líquidos corporales, lo que conduce a una disminución del volumen sanguíneo, causando hipotensión, que a su vez conduce a un estado de shock. Además, el shock puede provocar disfunciones orgánicas múltiples comoInsuficiencia renal aguda y lesión pancreática aguda。
¿En qué condiciones suele producirse la cetosis diabética?
La diabetes de tipo 1 puede desarrollarse al principio en forma de cetoacidosis;
Interrumpir o utilizar menos insulina;
Otras tensiones: por ejemplo, afecciones como infección aguda combinada, traumatismo, infarto agudo de miocardio, accidente cerebrovascular, etc;
La cetoacidosis diabética también puede producirse en la diabetes de tipo 2.

Síntomas clínicos de las distintas fases de la cetoacidosis diabética
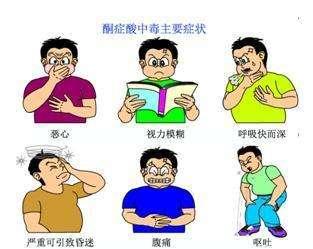
Primeros síntomas: poliuria, boca seca, sed, visión borrosa.
Síntomas intermedios: náuseas, vómitos y dolor abdominal, respiración profunda y rápida, y olor a "manzanas podridas" en el aliento exhalado.
Síntomas graves: deshidratación, extremidades frías, coma.

¿Qué puedo hacer para evitar la cetoacidosis diabética?
en primer lugarControl de la glucemia, la glucemia en ayunas se controla entre 3,9 y 7,2 mmol/L, la glucemia posprandial se controla dentro de los 10 mmol/L, y si la glucemia fluctúa, la glucemia inmediata también se controla dentro de los 11 mmol/L.
En segundo lugar.Tenga cuidado al ajustar el tipo y la dosis de insulinaLos distintos pacientes tienen diferentes ritmos de fluctuación de la glucemia y necesitan diferentes tipos de insulina en diferentes momentos, por lo que deben elegir la insulina y la medicación oral adecuadas para su situación bajo la orientación de sus especialistas.
Además.Mantener una rutina regularEs vital llevar una dieta estricta y hacer ejercicio moderado para evitar infecciones y la aparición de otras afecciones médicas.
Por último, infórmese conscientemente sobre la diabetes y controle científicamente su glucemia. Busque atención médica tan pronto como sospeche una cetoacidosis.

(Imagen de la web, sólo como referencia)
Hunan Medical Chat Autor colaborador: Shen Yanling, Departamento de Medicina de Urgencias, Hospital Hunan Taihe
Los pacientes diabéticos en un corto período de tiempo después de un fuerte aumento de la glucosa en sangre o los pacientes con diabetes tipo 1 dejar de usar la insulina, el cuerpo aparecerá el uso de la glucosa trastornos metabólicos, y la mayor parte de la energía necesaria para la actividad física es descomponer el pavimento para obtener el cuerpo con el fin de sobrevivir, el cuerpo necesita suficiente energía, y por lo que la descomposición compensatoria de proteínas y grasas para proporcionar energía para abastecer a las actividades del cuerpo. Sin embargo, la descomposición de proteínas y grasas no es tan adecuada como la descomposición de la glucosa, y dejará una gran cantidad de metabolitos ácidos, que superarán el límite de auto-ajuste del cuerpo e inducir cetoacidosis diabética si un gran número de estas cosas se acumulan en el cuerpo y no pueden ser eliminados del cuerpo de manera efectiva.
Los síntomas típicos de la cetoacidosis diabética son deshidratación grave, dolores corporales generalizados, náuseas, vómitos y olor anormal al respirar. Si un paciente diabético presenta síntomas similares, lo primero que hay que hacer es un análisis rutinario de glucosa en sangre y orina, y considerar la cetoacidosis diabética si la glucosa en sangre es elevada y la orina da positivo en cuerpos cetónicos.
Una vez detectada la enfermedad de la cetoacidosis diabética, es necesario acudir al hospital para el tratamiento de infusión, por un lado, es necesario bajar la glucosa en sangre por goteo intravenoso de pequeñas dosis de insulina para mejorar el estado metabólico de la energía del cuerpo, por otro lado, es necesario reponer una gran cantidad de líquidos para promover la excreción de metabolitos ácidos fuera del cuerpo, y también al final del tratamiento, es necesario ajustar la aplicación a largo plazo del régimen de reducción de la glucosa, para evitar los episodios recurrentes de cetoacidosis.
Si este artículo te parece útil, no dudes en darle a me gusta o recomendarlo a tus amigos y síguenos.[MEDLINE MEDIA]。
La cetoacidosis diabética es una complicación aguda de la diabetes mellitus, causada principalmente por la insuficiencia de insulina en el organismo debido a diversas razones para que el cuerpo descomponga las grasas. Por lo tanto, se produce sobre todo en la diabetes de tipo 1 (falta absoluta de insulina en el organismo), así como en la diabetes de tipo 2, cuando se produce una interrupción repentina de la insulina o una dosis insuficiente de insulina, y en diversas situaciones de estrés, como la combinación de infecciones agudas, traumatismos, cirugías, infartos agudos de miocardio y accidentes cerebrovasculares, etc. Debido a que el proceso de la utilización de la glucosa por el cuerpo requiere la participación de la insulina, pero debido a la falta de insulina, el cuerpo sólo puede utilizar la capacidad de descomposición de la grasa para suministrar energía al cuerpo, y en este proceso se producen sustancias como el ácido acetoacético, ácido β hidroxibutírico y acetona 3 componentes. Conocidos como cuerpos cetónicos, se producen demasiados cuerpos cetónicos, que no pueden utilizarse eficazmente ni excretarse completamente del organismo, por lo que se acumulan en el torrente sanguíneo, dando lugar a niveles elevados de cetonas en sangre. Cuando los cuerpos cetónicos sólo aumentan ligeramente, el organismo los regula para mantener el pH sanguíneo en el rango normal, lo que denominamos cetosis simple. Si los cuerpos cetónicos aumentan más, provocando que la sangre se vuelva ácida y se desarrolle una acidosis metabólica, la llamamos cetoacidosis diabética. Después de la cetoacidosis, los síntomas diabéticos originales del paciente a menudo se agravan significativamente, se manifiesta en la sed obvia, beber, orinar, mareos, pérdida de apetito, deshidratación, sequedad severa de la mucosa de la piel, poca elasticidad, la presión arterial cae, la respiración profunda y rápida, el aliento exhalado tendrá olor a manzana podrida. El desarrollo posterior, el paciente puede ocurrir somnolencia, confusión, e incluso coma, si no rescate oportuno, puede conducir a la muerte. Por lo tanto, para los pacientes diabéticos se debe prevenir activamente para evitar la aparición de cetoacidosis, una vez que se sospecha de cetoacidosis debe ser rápidamente al hospital, a fin de no retrasar la condición.

 La cetoacidosis diabética (CAD) es una de las complicaciones agudas más frecuentes de la diabetes mellitus, que se produce principalmente en los diabéticos de tipo 2. Si los pacientes diabéticos están aplicando la insulina tratamiento hipoglucemiante, debido a algunas razones de repente interrumpir la inyección de insulina, o sin consultar a un médico profesional de la diabetes, reducir la dosis de insulina a su propia discreción, lo que resulta en un corto plazo fuerte aumento de la glucosa en sangre y la descomposición acelerada de grasa, será en el cuerpo del cuerpo demasiado y demasiado rápido para producir una especie de ácido llamado cetonas, que se acumulan en el cuerpo sobre la capacidad del cuerpo para utilizar la acidosis metabólica se produce. Las principales manifestaciones son sed extrema, sequedad de boca, pérdida de apetito, náuseas y vómitos, dolor abdominal, debilidad de las extremidades, aliento huele a manzanas podridas, y la glucosa en sangre elevada, cuerpos cetónicos en la orina. Si no se trata a tiempo, el paciente puede llegar a perder el conocimiento y entrar en coma en pocas horas, o incluso perder la vida. No es raro ver muertes por cetoacidosis diabética cada año.
La cetoacidosis diabética (CAD) es una de las complicaciones agudas más frecuentes de la diabetes mellitus, que se produce principalmente en los diabéticos de tipo 2. Si los pacientes diabéticos están aplicando la insulina tratamiento hipoglucemiante, debido a algunas razones de repente interrumpir la inyección de insulina, o sin consultar a un médico profesional de la diabetes, reducir la dosis de insulina a su propia discreción, lo que resulta en un corto plazo fuerte aumento de la glucosa en sangre y la descomposición acelerada de grasa, será en el cuerpo del cuerpo demasiado y demasiado rápido para producir una especie de ácido llamado cetonas, que se acumulan en el cuerpo sobre la capacidad del cuerpo para utilizar la acidosis metabólica se produce. Las principales manifestaciones son sed extrema, sequedad de boca, pérdida de apetito, náuseas y vómitos, dolor abdominal, debilidad de las extremidades, aliento huele a manzanas podridas, y la glucosa en sangre elevada, cuerpos cetónicos en la orina. Si no se trata a tiempo, el paciente puede llegar a perder el conocimiento y entrar en coma en pocas horas, o incluso perder la vida. No es raro ver muertes por cetoacidosis diabética cada año.
En caso de cetoacidosis diabética, debe acudirse al hospital lo antes posible; los análisis rutinarios de sangre y orina pueden proporcionar una base suficiente para el diagnóstico. Los principales factores desencadenantes de la cetoacidosis son el frío, la fiebre, los traumatismos, las infecciones graves, el shock mental grave, la diabetes gestacional, etc.
La cetoacidosis diabética, la complicación aguda y grave más común de la diabetes mellitus, como su nombre indica, está asociada a la acidez, que es esencialmente un aumento de la acidez de la sangre, y los signos y síntomas incluyen náuseas, vómitos, poliuria, polidipsia, pérdida de peso e hiperventilación, es decir, respiración de Kussmal.
El cuerpo humano tiene tres sustancias principales de suministro de energía, por lo general el suministro de energía de glucosa, en algunas circunstancias especiales, trastornos de la utilización de glucosa o el suministro de glucosa es insuficiente, la grasa se descompondrá para el suministro de energía, los productos de descomposición de grasa son cuerpos cetónicos, un gran número de cuerpos cetónicos no puede ser excretado del cuerpo de manera oportuna, y la acumulación de cetosis en el cuerpo será causada. El cuerpo cetónico es ácido, el cuerpo cetónico cambiará el valor del PH de la sangre, de modo que la sangre es ácida, se produce la cetoacidosis.
La cetoacidosis diabética no se produce sin motivo aparente, sino que suele ocurrir con un mal control glucémico en la diabetes de tipo 1, y también puede darse en la diabetes de tipo 2. Los desencadenantes habituales son las infecciones, las intoxicaciones, la interrupción inadecuada de la insulina, los accidentes cerebrovasculares y otros sucesos inesperados. Los desencadenantes pueden estar presentes solos o pueden ser múltiples al mismo tiempo:
Tratamiento inadecuado:Se trata de un factor desencadenante importante para los pacientes con diabetes de tipo 1 debido a las interrupciones de la medicación, especialmente la insulina, las dosis insuficientes de fármacos terapéuticos y el desarrollo de resistencias.
Infección:Es el desencadenante más importante de la cetoacidosis diabética. Algunos ejemplos son las infecciones sistémicas, la sepsis, la neumonía, las infecciones supurativas de tejidos blandos, las infecciones agudas del tracto gastrointestinal, la pancreatitis aguda, la colangitis de la vesícula biliar, la peritonitis, la pielonefritis y la enfermedad inflamatoria pélvica.
Diversos estados de tensión:Puede ser inducida por traumatismos, intervenciones quirúrgicas, anestesia, embarazo, parto, infarto de miocardio, insuficiencia cardiaca y estimulación mental intensa. Lipólisis acelerada secundaria a diabetes mellitus con estrés, o lipólisis acelerada con terapia glucocorticoide, etc.
Dieta irregular y trastornos gastrointestinalesLa cetoacidosis diabética es inducida por una alimentación excesiva o insuficiente, la ingesta de grandes cantidades de postres o alcohol, o por trastornos gastrointestinales que provocan náuseas, vómitos o diarrea que aumentan el peso de los trastornos metabólicos.
¡Red de salud del hombre de azúcar, un control de la temperatura de la plataforma de azúcar, bienvenido a prestar atención a, tener preguntas y respuestas!
[2017-12-28 Respuesta de la ciencia médica china]Como la pregunta, gracias, para responder a esta pregunta, es necesario entender que las complicaciones de la diabetes se dividen en complicaciones agudas y crónicas, y que la cetoacidosis diabética es muy común, y en algunos casos es incluso la manifestación inicial de la enfermedad, por lo que es tan importante saber sobre él.
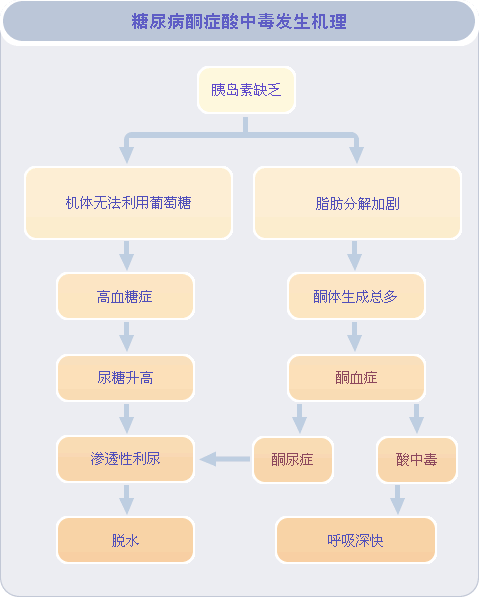
La cetoacidosis diabética es un síndrome clínico que se manifiesta principalmente por hiperglucemia, cetosis, acidosis metabólica y deshidratación debido a la grave falta de actividad de la insulina y al aumento inapropiado del glucagón, lo que provoca trastornos del metabolismo de los azúcares, las grasas y las proteínas, con el consiguiente desequilibrio del balance hídrico, electrolítico y ácido-base. Es una complicación aguda de la diabetes mellitus y una de las crisis clínicas más frecuentes en medicina interna. Cuando los trastornos metabólicos diabéticos se desarrollan hasta un estadio grave, la lipólisis acelerada, la acumulación de cuerpos cetónicos en suero por encima del nivel normal se denomina cetonemia, el aumento de la secreción urinaria de cetonas se denomina cetonuria, cuando las manifestaciones clínicas se denominan colectivamente cetosis. Los cuerpos cetónicos en el aumento de la base ácida, un gran número de consumo de las reservas del cuerpo de álcali, y la aparición de acidosis metabólica, conocida como CAD, como la gravedad de la condición de la aparición de coma se conoce como coma diabético.
La aparición de la CAD está relacionada con el tipo de diabetes mellitus, pero no con la duración de la enfermedad. El 20% o más de los pacientes con diabetes mellitus de tipo 1 recién diagnosticada y algunos pacientes con diabetes mellitus de tipo 2 pueden presentar CAD. La diabetes mellitus de tipo 1 tiene tendencia a presentar CAD, y la diabetes mellitus de tipo 2 también puede presentar CAD bajo ciertos desencadenantes. En algunos pacientes con diabetes, la CAD puede ser la primera manifestación de la CAD.La aparición clínica de la CAD está desencadenada principalmente por factores que aumentan la necesidad de insulina del organismo. Los desencadenantes más comunes son los siguientes
1. Infección: Es la causa más frecuente de CAD. Suelen ser infecciones agudas de las vías respiratorias superiores, neumonía, infecciones purulentas de la piel, infecciones gastrointestinales, como gastroenteritis aguda, pancreatitis aguda, colecistitis, colangitis, peritonitis, etc., así como infecciones de las vías urinarias.
2, la aplicación de fármacos hipoglucemiantes no está normalizada: debido al aumento de peso, la hipoglucemia, el escaso cumplimiento del paciente y otros factores que llevan a la inyección de insulina de los pacientes diabéticos, la reducción repentina o la interrupción del tratamiento; o en el caso de enfermedades concomitantes agudas, no se aumentó la dosis de insulina a tiempo.
3. Traumatismo, cirugía, anestesia, infarto agudo de miocardio, insuficiencia cardíaca, estrés o estímulos graves que provoquen un estado de estrés.
4, trastornos de la alimentación o trastornos gastrointestinales, especialmente con vómitos severos, diarrea, anorexia, fiebre alta y otras causas de la pérdida de agua severa y la insuficiencia de alimentos, si en este momento la dosis insuficiente de insulina o interrupciones, reducir la dosis es más probable que ocurra.
5. Embarazo y parto.
6, resistencia a la insulina:La insensibilidad a la insulina o la producción de anticuerpos de insulina debido a anomalías de los receptores y de la señalización pueden provocar una reducción de la eficacia de la insulina.
7. Acompañado de una secreción excesiva de hormonas que antagonizan la insulina, como la acromegalia, el cortisolismo o la aplicación masiva de glucocorticoides, glucagón, fármacos neuroactivos simpaticomiméticos.
8. Diabetes no controlada o agravada, etc.
Espero que pueda ayudar, bienvenido a prestar atención a la "plataforma de la ciencia médica china" titulares, obtener más conocimientos profesionales de la ciencia médica original, este artículo es contenido original, no autorizado se negó a reproducir.
La cetoacidosis diabética, descrita en términos generales como la酮 cuerpoIntoxicación causada por un exceso que provoca la acidificación de la sangre.
¿Qué son los cuerpos cetónicos?
Los cuerpos cetónicos songrasaEn el hígado.producto de descomposiciónEn circunstancias normales, el organismo produce una pequeña cantidad de cuerpos cetónicos, que son transportados con la sangre a los tejidos y utilizados como fuente de energía; debido a su pequeña cantidad y baja concentración, son indetectables en la orina, por lo que los cuerpos cetónicos urinarios de una persona sana serían denegativos(Los informes médicos suelen incluir este punto).
- Pero si no hay suficiente insulina en el organismo y se produce una lipólisis excesiva/anormal (porque la utilización del azúcar funciona mal y el organismo tiene que descomponer las grasas), la concentración de su producto, los cuerpos cetónicos, aumenta, momento en el que algunos de ellos se eliminan por la orina y otros siguen permaneciendo en el organismo, y cuando se acumulan en exceso, provocan la acidificación de la sangre, lo que conduce al desarrollo de la "cetoacidosis diabética".

En este momento, los síntomas originales se agravarán significativamente, como poliuria significativa, sed, mareos, pérdida de apetito; la deshidratación es grave personas con piel seca y las membranas mucosas, poca elasticidad, disminución de la presión arterial, respiración profunda y rápida, aliento olor a manzanas podridas;
Desarrollo posterior, el paciente puede ocurrir somnolencia, confusión, o incluso coma, si no rescate oportuno estará en una situación extremadamente peligrosa.
¿Cómo se previene y se trata?
1) Siga los consejos médicos y el tratamiento habitual;
2) Hábitos dietéticos y de ejercicio razonables: es necesario recordar especialmente que laTratar la pérdida de apetito de los diabéticos como un problema más graveLa alimentación, la hidratación y la medicación racionales para evitar la aparición y la progresión de la cetoacidosis;
(3) Mantener racional, no indiscriminada de tratamiento. Mislistening a los anuncios exagerados, el mal uso de "sesgo" y terminar el tratamiento regular es muy peligroso, la vida es un montón de gente se cree erróneamente que un determinado método puede curar la diabetes y dejar de usar la insulina, el resultado es la cetoacidosis, esta lección es realmente doloroso para ellos mismos y su dolor ah;
Referencia: Gu Jingfan, Du Shoupin, Guo Changjiang, Modern Clinical Nutrition, Segunda edición. Pekín: Science Press, 2009
Te deseo buena salud, soy Vivi, una nutricionista que quiere vivir 120 años, cálida y confiable, bienvenida a seguir y agradecida por la confianza.
La cetoacidosis diabética (CAD) es un síndrome clínico causado por el déficit de insulina, cuyos principales cambios son la hiperglucemia, la hipercetonemia y la acidosis metabólica; es una comorbilidad aguda de la diabetes mellitus y una de las urgencias frecuentes en medicina interna.
(i) Morbilidad y mortalidad La incidencia de CAD no ha cambiado mucho en los países occidentales en los últimos 10 años, a pesar de la mejora general de las condiciones médicas. La tasa de incidencia de CAD en los países occidentales es del 4,6 por mil, y la tasa de incidencia anual de CAD entre 1.000 pacientes diabéticos en Estados Unidos es de 3 a 7, de los cuales entre el 20% y el 30% son pacientes nuevos con un conocimiento insuficiente de la diabetes mellitus. La tasa de mortalidad oscila entre el 1% y el 19%, con una media del 14%, y según los informes es del 21,4% en el Union Hospital de China. La tasa de mortalidad es mayor en el grupo de mayor edad, y entre los factores que influyen en el mal pronóstico figuran la hipertensión, la hiperglucemia, la acidosis, la azotemia y las complicaciones graves.
(ii) Factores predisponentes Los factores predisponentes son la infección, que aumenta la secreción de glucagón y cortisol, en más del 50% de los casos, seguida de la trombofilia, desconocida en el 25% de los casos. La interrupción intencionada del tratamiento con insulina es poco frecuente, pero la interrupción de la infusión de insulina durante el tratamiento con infusión subcutánea continua de insulina (ICIS), en ausencia de un mal funcionamiento del sistema de administración de insulina, es una causa clara de CAD en los últimos años. Comer menos o reducir incorrectamente las dosis de insulina aumenta el riesgo de CAD. En los últimos años, los análisis de orina han sido sustituidos por la automonitorización con tiras reactivas de glucosa, lo que hace que los pacientes no puedan detectar la cetonuria a tiempo. Una educación adecuada del paciente puede prevenir a menudo la aparición de factores desencadenantes de la CAD y reducir su incidencia.
II. Diagnóstico
(a) Manifestaciones clínicas Según el desarrollo de la enfermedad, existen tres etapas: cetosis diabética, cetoacidosis diabética y coma cetoacidosis diabético. Las manifestaciones típicas de la CAD incluyen respiración hiperventilada en presencia de acidosis, deshidratación, tensión arterial baja, piel caliente y temperatura corporal baja, frecuencia cardiaca rápida y alteración de la consciencia, con un 10% de los casos en coma completo. La exhalación huele a manzanas podridas. Los precursores son sed y micción excesivas, náuseas, vómitos, anorexia y, en unos pocos casos, espasmo del músculo gastrocnemio y dolor abdominal, que puede diagnosticarse erróneamente como abdomen agudo.
(El azúcar y los cuerpos cetónicos en orina son fuertemente positivos, pero cuando la función renal está gravemente deteriorada y el umbral aumenta, el azúcar y los cuerpos cetónicos en orina pueden reducirse. La mayor parte de la glucemia es de 16,7-33,3mmol/L (300-600mg/dL), a veces hasta 55,5mmol/L (1 000mg/dL) o más. Los cuerpos cetónicos sanguíneos son significativamente más altos de lo normal, la capacidad de fijación de CO2 está reducida y, en casos graves, es inferior a 10 mmol/L. El pH sanguíneo está reducido.
El diagnóstico se realiza sobre la base de antecedentes de diabetes, resultados positivos de azúcar en sangre y orina y cuerpos cetónicos. Si ha habido un periodo prolongado sin alimentos, la orina puede ser negativa para la glucosa. Los cuerpos cetónicos en sangre y orina se basan experimentalmente en el nitroprusiato, que reacciona sólo con el ácido acetoacético y sólo ligeramente con la acetona. Por lo tanto, en la acidosis grave puede producirse un falso negativo si el β-hidroxibutirato es significativamente mayor que el acetoacetato.
Una vez iniciado el diagnóstico y la reanimación, las pruebas de laboratorio adicionales incluyen el análisis de gases en sangre, la creatinina en sangre para indicar deshidratación e insuficiencia prerrenal, y el BUN para indicar el grado de catabolismo y metabolismo de las proteínas. Los cuatro electrolitos ayudan a calcular la brecha aniónica (AG) = (Na+++ K+) mmol/L - (Cl- + H2CO3) mmol/L, con un valor normal de 12 ± 2 mEq/L. Si es superior a 14, es indicativo de acidosis por brecha aniónica, pero puede ser inferior a 12 en la hiperclorhidria. La hiperglucemia reduce las mediciones de sodio sérico, con un aumento de 2,78 mmol/L en el primero y un descenso de 1 mmol/L en el segundo. La hiperlipidemia grave también puede indicar una pseudo hiponatremia. Un valor elevado de potasio sérico indica un episodio agudo de CAD y una mala excreción urinaria. Un valor bajo de potasio sérico indica una pérdida sistémica importante de potasio. La osmolalidad plasmática se calcula mediante la siguiente fórmula: 2(Na++K+)mmol/L + glucosa mmol/L + BUN mmol/L = osmolalidad mmol/L, que concuerda bien con las mediciones de osmolalidad. Búsqueda de la fuente de infección y pruebas de sensibilidad al cultivo bacteriano. Los niveles de leucocitos y cetonas en sangre no se correlacionan y no cambian con o sin infección, y las infecciones leves no suelen producir fiebre. El electrocardiograma es útil para conocer el corazón y como herramienta de monitorización para corregir la hipopotasemia. Los cambios en el ECG producidos por la propia acidosis a veces parecen isquémicos. La radiografía de tórax debe realizarse de forma rutinaria.
III. Tratamiento
(En la CAD, la pérdida de agua suele ser grave, lo que provoca una mala perfusión de la microcirculación tisular, y la insulina no puede penetrar eficazmente en el líquido intersticial para ejercer su efecto biológico. La infusión de fluidos es la primera medida y la más crítica en la CAD. Independientemente de la vía de aplicación de la insulina, ésta sólo puede hacer pleno efecto cuando se mejora y restablece la perfusión tisular efectiva.
La rehidratación implica principalmente el tipo, la cantidad y el ritmo de rehidratación.
1. Tipos de infusión En primer lugar, se debe infundir solución isotónica (solución salina al 0,9%). Dado que la solución hipotónica (cloruro sódico al 0,45% o glucosa al 2,5%) puede provocar edema cerebral y hemólisis, se suele recomendar que sólo se considere la solución hipotónica cuando la osmolalidad plasmática sea superior a 350mOsm/L y el sodio sea superior a 155mEq/L. Cuando la osmolalidad descienda a 330mOsm/L, se debe utilizar en su lugar solución salina. Cuando la osmolalidad desciende a 330 mOsm/L, se debe utilizar solución salina en su lugar. Cuando la glucemia desciende por debajo de 250 mg/dL (13,89 mmol/L), debe utilizarse solución de dextrosa al 5% o solución salina de dextrosa al 5%.
2. la cantidad total de rehidratación Dependiendo del grado de deshidratación, las primeras 24 horas de rescate se puede considerar el 10% del peso corporal del paciente en peso de fluido, como 60kg con 6.000ml. o rehidratación de peso ligero de acuerdo con el grado de luz, como la cetoacidosis diabética, la cantidad de líquido alrededor de 2.000-3.000ml; cetoacidosis diabética, la cantidad de líquido alrededor de 3.000-4.000ml; coma cetoacidosis diabética, la cantidad de líquido alrededor de 5.000-6.000ml. La cantidad de líquido necesaria es de unos 5.000-6.000ml.
3. Velocidad de infusión: primero rápida y luego lenta, 1~2L en las primeras 2h, y luego 1L cada 4~6h. Para pacientes ancianos con enfermedad coronaria y otras enfermedades cardiovasculares, la rehidratación no debe ser excesiva ni demasiado rápida. Si es necesario, utilizar la presión venosa central para ayudar a la observación. En el rescate de pacientes con CAD, es necesario abrir dos vías de infusión venosa, una para asegurar la infusión de insulina y otra para asegurar la rehidratación.
En los últimos años, un gran número de investigaciones básicas y prácticas clínicas han demostrado que la terapia de insulina en dosis pequeñas tiene las ventajas de la simplicidad, la eficacia, la seguridad, y menos probabilidades de causar edema cerebral, hipoglucemia e hipopotasemia, etc. La base teórica de la terapia de insulina en dosis pequeñas es que: (a) el tratamiento debe ser simple, eficaz y seguro, y no debe ser utilizado como un tratamiento eficaz para los pacientes. La base teórica de la terapia con dosis bajas de insulina es:
(1) Esta dosis inhibe la lipólisis y la gluconeogénesis.
(2) Esta dosis no es suficiente para provocar la translocación de potasio en la célula.
(3) Las reacciones hipoglucémicas son casi evitables.
Método específico de uso de insulina en dosis pequeñas: según el cálculo de 0,1U/(h-kg), 4-6U por hora es una dosis fiable, o puede inyectarse una vez por hora, o una vez por hora por vía intramuscular, pero el goteo uniforme es la mejor vía terapéutica. Durante el tratamiento, debe medirse la glucosa en sangre, la glucosa en orina y el cuerpo cetónico en orina cada 1~2h, para poder ajustar la dosis de insulina en función de los índices medidos. La experiencia nacional e internacional demuestra que se considera adecuado un descenso de la glucemia de 3,3-3,9 mmol/L por hora. Desde el inicio del tratamiento hasta que la glucemia desciende a 13,89 mmol/L transcurren unas 5-7 horas. La dosis de insulina no suele superar las 50 U. Si la glucemia no desciende con seguridad en 2 horas tras el tratamiento, se puede duplicar la dosis de insulina. Cuando la glucemia desciende a 13,89mmol/L, se puede utilizar solución de glucosa al 5% con insulina (1U de insulina por cada 3-5g de glucosa, G:R=3:1~5:1) para continuar el goteo hasta que desaparezcan los cuerpos cetónicos urinarios. Después de que el paciente pueda entrar en dieta líquida, cambiar a inyección subcutánea regular de insulina.
(c) Suplementos de potasio El 33% de los pacientes con CAD presentan un nivel elevado de potasio en sangre antes del inicio del tratamiento, debido a la transferencia de iones de potasio de intracelular a extracelular en la acidosis. Después del tratamiento, la hipopotasemia se produce debido a la hemodilución, el restablecimiento del volumen celular, la corrección de la acidosis y el restablecimiento del flujo urinario. Si el paciente no presenta insuficiencia renal ni anuria, suele ser experiencia administrar potasio por vía intravenosa en cuanto se inicia el goteo de insulina y el paciente orina. La cantidad de suplemento de potasio no debe exceder de 1,5 g por hora, y la cantidad total de suplemento de cloruro potásico en 24 h debe ser de 6-10 g. Debe hacerse referencia al volumen de orina, al potasio en sangre o al electrocardiograma para orientar la cantidad y la velocidad del suplemento de potasio. Si el paciente está consciente, puede tomarse sal de potasio por vía oral al mismo tiempo. Si el potasio en sangre sigue siendo bajo tras 2-3 días de suplementación con potasio, debe considerarse la posibilidad de una deficiencia de magnesio, y debe intentarse la suplementación con magnesio, y puede administrarse sulfato de magnesio al 30% en forma de inyección intramuscular de 2,5-5 ml. En la actualidad, se insiste en que los pacientes deben seguir tomando 3-4g/día de cloruro potásico por vía oral después de comer durante aproximadamente una semana.
(La base de la CAD es la acumulación de cuerpos cetónicos, no la pérdida excesiva de bicarbonato, por lo que la corrección de la acidosis no debe ser demasiado pronto, demasiado rápido. Acidosis leve o moderada, después de que el uso de la insulina la producción de cuerpos cetónicos se detendrá, la acumulación original de cuerpos cetónicos a participar en la oxidación del ciclo del ácido tricarboxílico para producir bicarbonato, la acidosis puede desaparecer por sí mismo.
La acidosis deteriora la función cardiaca, favorece la hiperpotasemia y agota el 2,3-difosfoglicerato eritrocitario, perjudicando el suministro de oxígeno a los tejidos periféricos. Sin embargo, la alcalosis reduce la pérdida de nitrógeno ureico, retrasa la normalización de las concentraciones sanguíneas de lactato y cuerpos cetónicos e incluso puede estimular su producción. En experimentos de perfusión hepática en ratas, se observó que la administración de bicarbonato sódico provocaba un aumento del acetoacetato. La administración de bicarbonato sódico también indujo la formación de edema debido a la carga de sodio. Por estas razones, la alcalosis sólo debe tratarse en caso de acidosis grave, por ejemplo, pH > 7,1 o CO2CP < 8,9 mmol/L. Debe utilizarse bicarbonato sódico en lugar de lactato sódico. En general, deben administrarse primero 125 ml de solución de bicarbonato sódico al 5%, preferiblemente con agua para inyección para formar una solución isotónica (1,25%) antes de la infusión para reducir la incidencia de edema cerebral. Si el pH sanguíneo>7,2 o CO2CP≥13mmol/L, suspender el suplemento de álcali.
(v) Fosfatoterapia Disminución de la concentración de fosfato en sangre debido a la introducción de fosfato en las células insulinodependientes como consecuencia de la insulinoterapia Disminución de la concentración de 2,3-difosfoglicerato en la CAD La fosfatoterapia aumenta hasta la normalidad la concentración de 2,3-difosfoglicerato en los eritrocitos. La terapia con fosfatos aumenta la concentración de 2,3-difosfoglicerato en los eritrocitos hasta valores normales. Sin embargo, la terapia con fosfatos no aporta ningún beneficio en la CAD. El uso de fosfato potásico como tratamiento del fosfato es inapropiado porque el potasio y el fósforo tienen requerimientos diferentes y pueden causar concentraciones anormales de potasio y fósforo. Una suplementación excesiva de fósforo puede causar hipocalcemia. Por lo tanto, la mayoría de los autores creen que en la CAD sólo debe administrarse fósforo cuando se produce una hipofosfatemia significativa.
(f) El tratamiento de los factores desencadenantes y las complicaciones, tales como anti-infección, anti-shock, la protección de la función renal. Para los ancianos, se debe prestar atención a la trombosis, especialmente cuando los ancianos estado hipertónico de coma es propenso a ocurrir, la heparina se debe administrar 5.000U, inyección subcutánea cada 4-6h. Una complicación rara del tratamiento, con una tasa de mortalidad del 100%, es el síndrome de dificultad respiratoria del adulto (SDRA), cuya patogenia se desconoce y puede deberse a un cambio rápido de la presión oncótica como consecuencia de la administración intravenosa de soluciones cristaloides, o a la intoxicación ácida y la hiperventilación, que alteran la permeabilidad de los capilares alveolares. La mayoría de estos pacientes son aquellos a los que se les ha corregido el volumen sanguíneo con soluciones hipotónicas.
(VII) Cuerpo cetónico fenómeno de rebote Después de la corrección de la CAD, algunos pacientes mostraron cuerpo cetónico fenómeno de rebote en la mañana del día siguiente, porque se necesita un período de tiempo para restaurar la vía metabólica normal, utilizamos 6-12U de insulina de acción corta, inyección subcutánea antes de acostarse, y añadir una pequeña cantidad de alimentos, que puede hacer que el cuerpo cetónico ya no aparecen en la madrugada.
(viii) Reanudación de la terapia diabética Una vez corregida la CAD, debe reanudarse la terapia diabética original y deben realizarse ajustes en la medicación.
La cetoacidosis diabética es una acidosis metabólica que se produce en respuesta a diversos factores desencadenantes.
La cetoacidosis diabética es un síndrome de cambios patológicos en pacientes diabéticos causado por hiperglucemia, hipercetonemia, cetonuria, deshidratación, trastornos electrolíticos, acidosis metabólica y otros cambios patológicos bajo la acción de diversos factores causales, como una deficiencia significativa de insulina, glucagón inapropiadamente elevado, y es una de las urgencias en medicina interna que puede poner en peligro la vida. Suele ocurrir en pacientes con diabetes de tipo 1. Sin embargo, la cetoacidosis diabética también puede producirse en pacientes con diabetes de tipo 2.
Esta pregunta y la respuesta son de los usuarios de este sitio, no representa la posición de este sitio, si cualquier infracción por favor póngase en contacto con el administrador para eliminar.